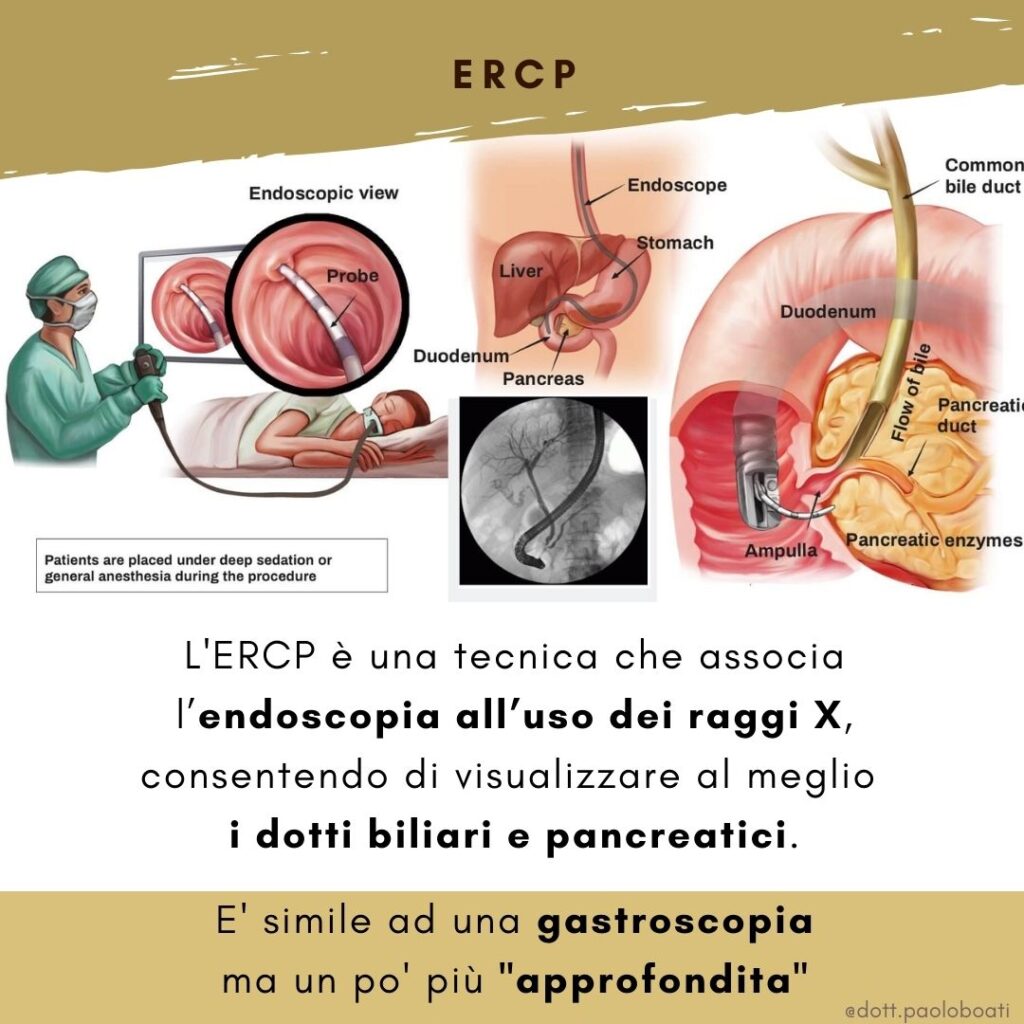
La colangiopancreatografia endoscopica retrograda (ERCP) è una tecnica che associa la gastroscopia all’uso dei raggi X, questa combinazione consente di visualizzare al meglio i dotti biliari e pancreatici del paziente.
Inciso, la gastroscopia è un‘esame endoscopico che consente attraverso una telecamera montata su un lungo tubo flessibile di visualizzare dall’interno l’esofago, lo stomaco ed il duodeno.
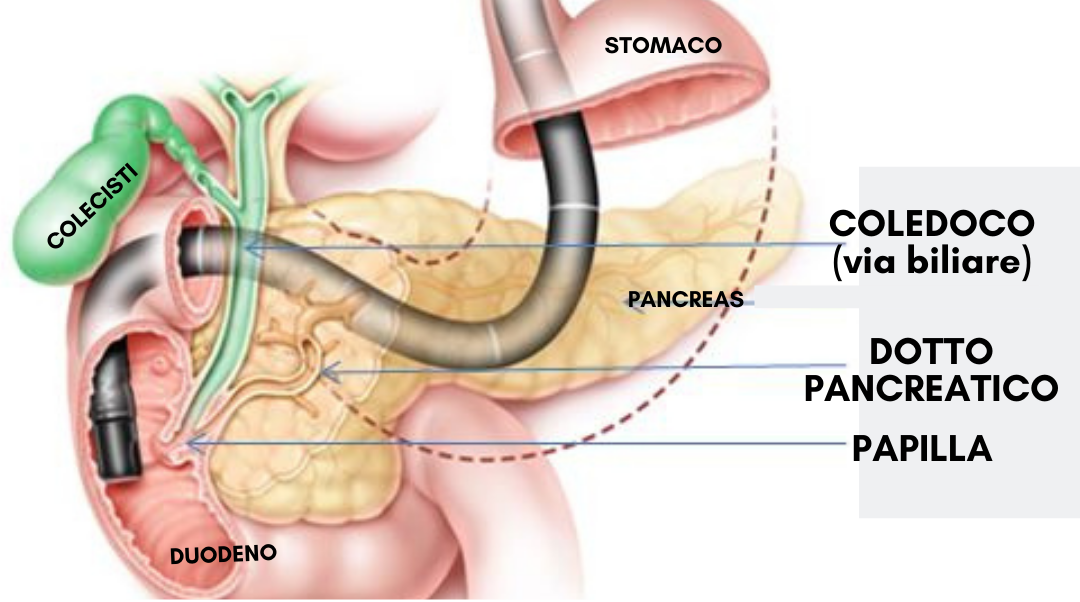
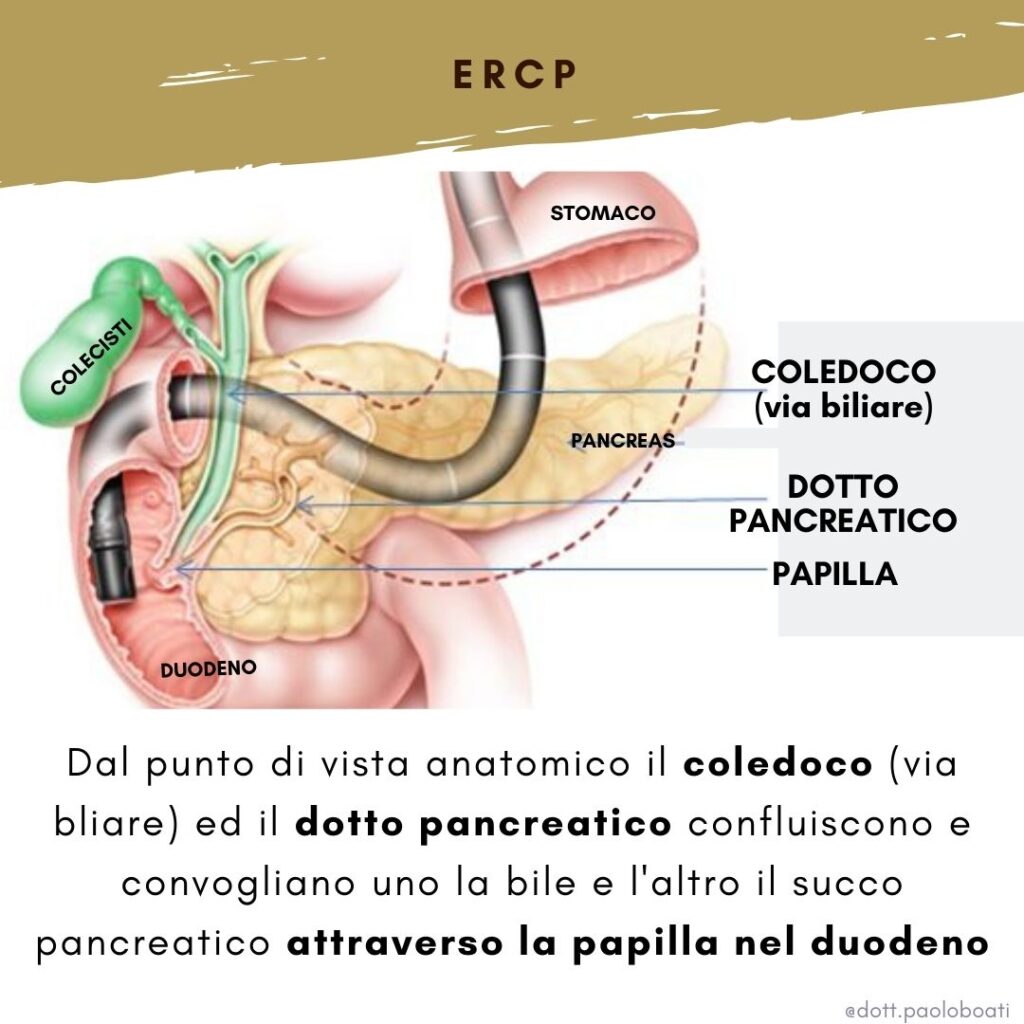
Da un punto di vista anatomo-fisiologico il dotto biliare (epatico comune e coledoco) drena la bile prodotta dal fegato e dalla colecisti, il dotto pancreatico drena i succhi enzimatici prodotti dal pancreas.
I due dotti confluiscono e convogliano la bile e il succo pancreatico attraverso la papilla nel duodeno (la prima parte dell’intestino tenue).
La causa più frequente per cui un paziente può aver necessità di eseguire una ERCP è l’ostruzione di uno di questi dotti (spesso a causa di calcoli biliari).
Se viene riscontrata un’alterazione delle vie biliari, l’endoscopista può il più delle volte eseguire una procedura interventistica per riparare o migliorare la situazione locale.
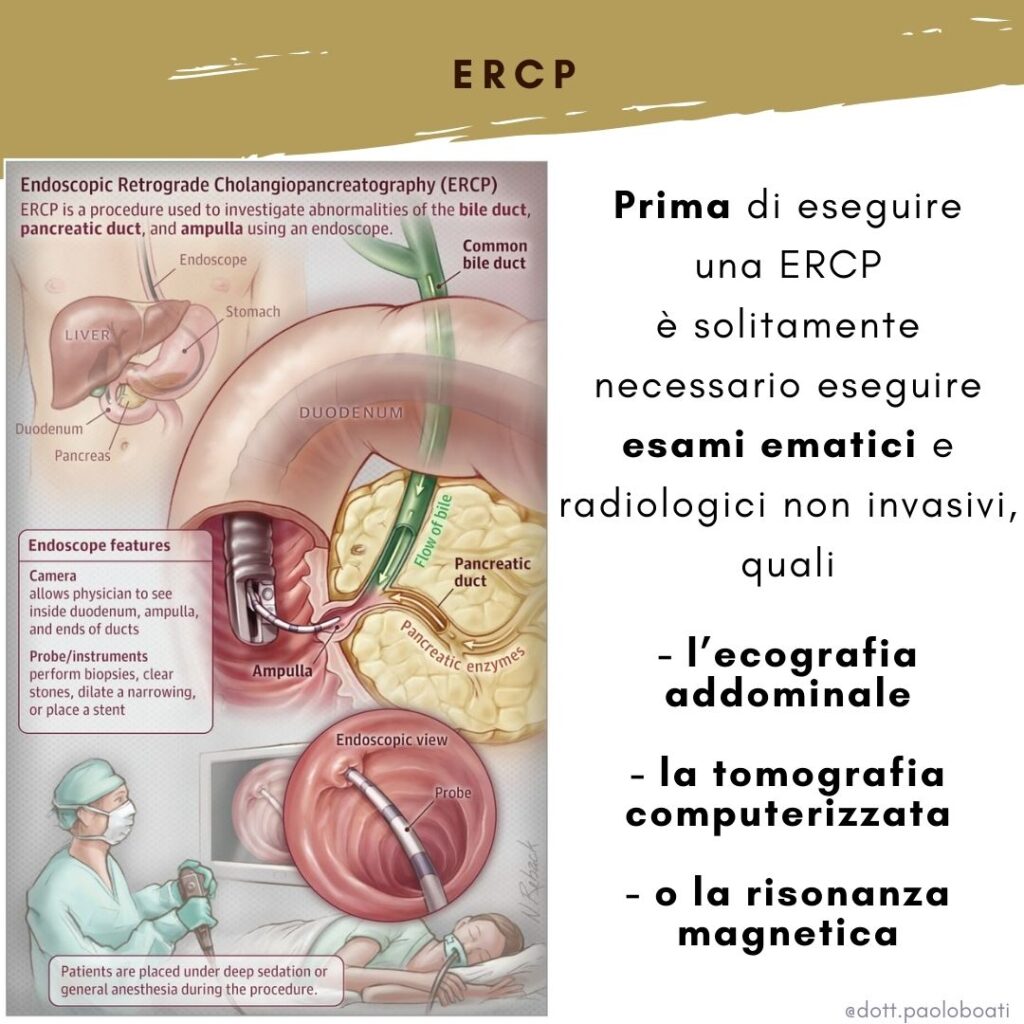
Prima di eseguire una ERCP è solitamente necessario eseguire esami ematici e radiologici non invasivi, quali l’ecografia addominale, la tomografia computerizzata (TC) o la risonanza magnetica (MRI).
L’endoscopista (un medico che ha una formazione specifica sull’uso degli endoscopi) esaminerà i dotti biliari e / o pancreatici, alla ricerca di anomalie quali irregolarità dei tessuti, calcoli o tumori.
Fino a qualche anno fa, pazienti affetti da problematiche delle vie biliari, venivano sottoposti ad interventi chirurgici lunghi e complessi, attualmente l’ ERCP riesce nella maggior parte dei casi a bonificare la via biliare e pancreatica.
L’ERCP è una procedura che viene solitamente svolta in pazienti ricoverati in ospedale ma può essere eseguita anche in regime ambulatoriale, a seconda delle condizioni del paziente e della complessità della procedura richiesta.
Qual è la preparazione all’ERCP?
E’ raccomandato un digiuno di 6-8 ore. È importante che lo stomaco sia vuoto per consentire all’endoscopista di visualizzare l’intera area e ridurre la possibilità di vomito durante la procedura.
La maggior parte della terapia farmacologica domiciliare può essere continuata come al solito, ma alcuni farmaci quali anticoagulanti e antiaggreganti devono essere sospesi alcuni giorni prima. E’ importante parlarne con il proprio medico.
In caso di gravidanza, salvo condizioni urgenti è preferibile posticipare l’ERCP a dopo il parto.

E’ necessario l’accompagnamento di un amico o di un familiare per il rientro al domicilio dopo l’esame. Questo perché i farmaci usati per la sedazione possono compromettere i riflessi, il giudizio e la capacità di guidare (simile agli effetti dell’alcol).
Cosa aspettarsi nell’unità di endoscopia ?
Prima dell’endoscopia, ti verranno poste alcune domande sulla tua storia medica e sui farmaci che stai assumendo e saranno controllati i risultati degli esami del sangue.
La procedura ERCP verrà spiegata in dettaglio e il medico verificherà che il modulo di consenso sia stato firmato.
Sedazione – Attraverso un’infusione endovenosa la maggior parte delle unità di endoscopia usa una combinazione di un sedativo per indurre il rilassamento e un farmaco per prevenire il disagio. Questa procedura è chiamata “sedazione cosciente” perché sei sveglio, ma il corpo è rilassato e il dolore è intorpidito.
In alcuni casi più complicati, potrà essere necessaria una sedazione più profonda simile ad un’anestesia generale.
Per motivi di sicurezza, verrà chiesto di rimuovere occhiali, lenti a contatto e dentiere. Prima che inizi la procedura, potrebbe essere somministrato uno spray anestetico locale applicato in gola.
ERCP – Procedura
L’ERCP viene eseguito in una stanza che contiene apparecchiature a raggi X. Il paziente sarà sdraiato su un tavolo speciale durante l’esame, generalmente sul lato sinistro.
Molte persone sono molto preoccupate all’idea di essere sottoposte ad un’endoscopia ma in realtà resta un esame molto ben tollerato. I farmaci verranno somministrati per via endovenosa. Un paradenti di plastica è posizionato tra i denti per prevenire danni ai denti e all’endoscopio. Molti pazienti per via della sedazione dormono durante il test; altri sono molto rilassati e non percepiscono disagio durante l’esame.
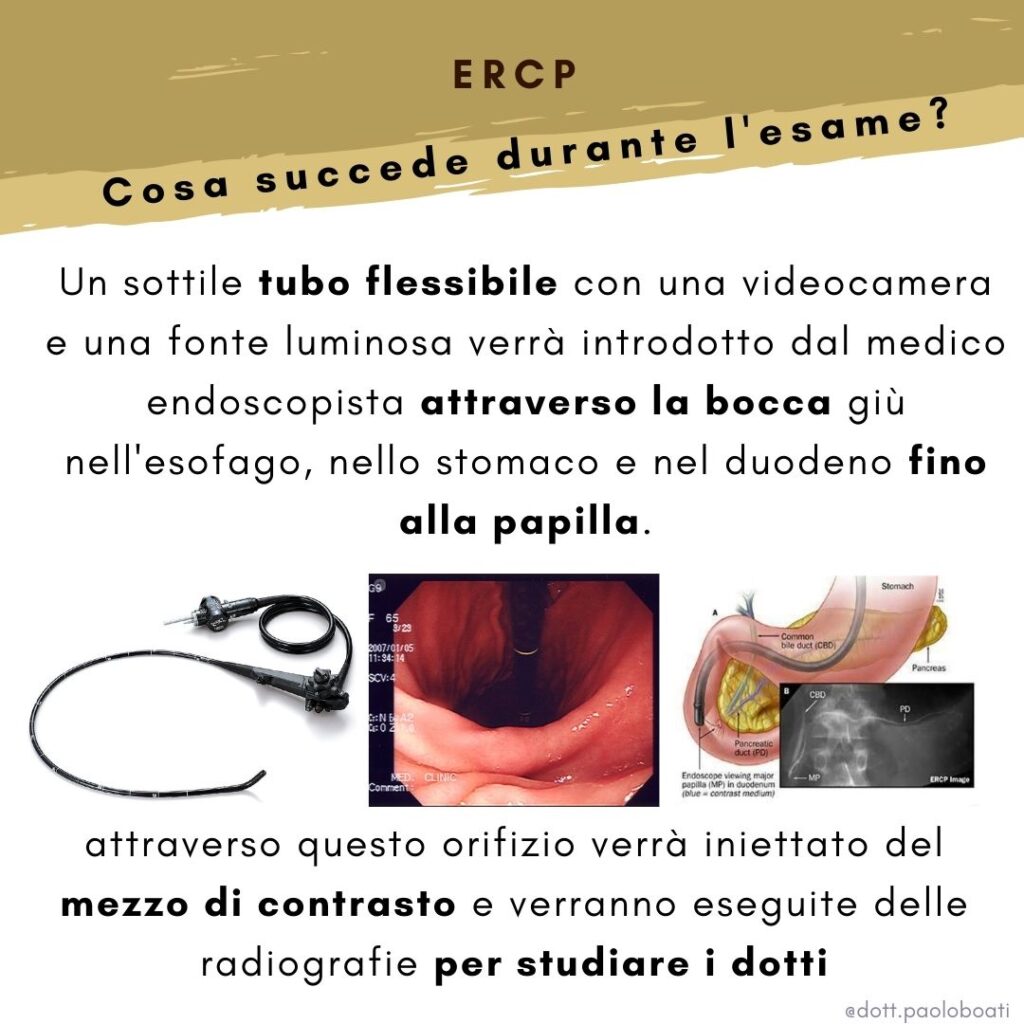
L’endoscopio ERCP è un tubo flessibile speciale, approssimativamente delle dimensioni di un dito. Contiene una videocamera ed una sorgente luminosa che consente all’endoscopista di visualizzare l’interno del corpo del paziente; le immagini vengono ingrandite su un monitor in modo da poter vedere anche dettagli molto piccoli. L’endoscopio contiene anche canali operatori che consentono all’endoscopista di eseguire biopsie (campioni di tessuto) e introdurre o prelevare fluido, aria o altri strumenti.
L’endoscopio verrà introdotto dalla bocca e fatto discendendere lungo l’esofago lo stomaco ed il duodeno. A questo livello si trova la papilla ovvero lo sbocco del coledoco e del dotto pancreatico, attraverso questo orifizio viene iniettato del mezzo di contrasto e vengono eseguite delle radiografie per esaminare i dotti.
- A seconda di ciò che l’endoscopista vede durante l’ERCP, si possono eseguire una varietà di procedure o trattamenti.
- Attraverso una piccolo “scovolino” è possibile fare un brushing delle vie biliari e raccogliere delle cellule da far poi analizzare all’anatomopatologo per escudere la presenza di lesioni tumorali maligne.
- Se nel coledoco sono presenti calcoli, la papilla può essere allargata mediante l’applicazione di elettrocauterizzazione e le pietre rimosse, a volte con l’aiuto di un catetere a cestello.
- Se le immagini radiografiche mostrano un restringimento del dotto biliare, è possibile inserire uno stent (una piccola rete metallica o un tubo di plastica) per consentire alla bile di bypassare il blocco e passare nel duodeno.

L’endoscopio non interferisce con la respirazione. Fare respiri lenti e profondi durante la procedura può aiutare a rilassarsi.
La durata dell’esame varia tra 30 e 90 minuti (di solito circa un’ora).

Recupero dopo ERCP
Dopo ERCP è previsto un monitoraggio clinico di almeno un paio d’ore.
Il disagio più comune dopo l’esame è una sensazione di gonfiore a causa dell’aria introdotta durante l’esame. Questo di solito si risolve rapidamente. Alcune persone hanno anche un lieve mal di gola. La maggior parte dei pazienti possono bere liquidi chiari poco dopo l’esame.
Esami del sangue di controllo possono essere eseguiti lo stesso giorno o quello successivo all’ERCP.
L’endoscopista di solito può informare immediatamente il paziente sui risultati del suo esame. Se sono state eseguite biopsie, il tessuto dovrà essere inviato a un laboratorio per l’analisi.
Complicazioni dell’ERCP
L’ERCP è una procedura invasiva ma sicura e le complicazioni gravi esistono ma sono rare. Se si verificano complicanze, di solito sono lievi e possono includere quanto segue:
● La pancreatite (infiammazione del pancreas) è la complicazione più frequente, che si verifica in circa il 3-5% delle persone sottoposte a ERCP. Quando si verifica, di solito è lieve, causando dolore addominale e nausea, che si risolvono dopo alcuni giorni in ospedale. Raramente la pancreatite può essere più grave.
● A volte l’endoscopista deve tagliare la papilla (il punto in cui il dotto biliare comune e il dotto pancreatico si uniscono all’intestino tenue) per allargarla e talvolta può verificarsi un sanguinamento da questo taglio. Solitamente questa emorragia tende a risolversi spontaneamente altre volte è necessario ripetere un ERCP a fini emostatici.
● Una condizione grave durante e dopo ERCP è la perforazione duodenale. Spesso è necessario un intervento chirurgico urgente.
● L’infezione dei dotti biliari (colangite) è un’altra complicanza rara in generale ma che può verificarsi. Il trattamento richiede la somministrazione di antibiotici.
● Polmonite ab ingestis ovvero l’aspirazione (inalazione) di cibo o liquidi nei polmoni.
Il rischio di questa complicazione è minimo nelle persone che non mangiano o bevono per diverse ore prima dell’esame.
I seguenti sintomi dopo un’ERCP devono essere segnalati immediatamente al medico o all’infermiere che vi ha in cura:
● Dolore addominale ingravescente
● Un addome duro e teso
● Vomito
● Febbre o brividi
● Difficoltà a deglutire o mal di gola grave
Fonti
- National Library of Medicine (www.nlm.nih.gov/medlineplus/healthtopics.html)
- The American Society of Gastrointestinal Endoscopy (https://www.asge.org/home/for-patients/patient-information/understanding-ercp)
Ti è stata diagnosticata una coledocolitiasi?
Un’ecografia addominale ha evidenziato la presenza di calcoli nella colecisti? Devi eseguire un’ERCP ?
Soffri di dolori addominali ricorrenti?
Prenota una visita con il Dott. Paolo Boati